Jedną z chorób, które prowadzą do utraty wzroku, jest zwyrodnienie plamki związane z wiekiem -AMD.
W zaawansowanych stadiach AMD (z ang. Age-related Macular Degeneration) prowadzi do nieodwracalnego, ciężkiego upośledzenia widzenia, a nawet praktycznej ślepoty. Czas rozwoju choroby może się wahać od kilku tygodni nawet do kilku lat. Wyróżnia się dwa typy schorzenia. Postać sucha AMD dotyczy ponad 80 proc. wszystkich przypadków choroby. Postać wysiękowa, inaczej neowaskularna AMD, występuje u 15 proc. chorych.
W postaci wysiękowej AMD dochodzi do nadmiernego wzrostu nieprawidłowych naczyń krwionośnych, które z warstwy naczyniówki wrastają do siatkówki w okolicy plamki. Nieprawidłowemu rozrostowi naczyń towarzyszą krwotoki uszkadzające komórki siatkówki. Wysiękowe AMD prowadzi do postępującej utraty widzenia centralnego, co w zaawansowanej postaci może oznaczać praktyczną ślepotę. W przeciwieństwie do postaci suchej, w której ma miejsce stopniowa utrata wzroku, w postaci wysiękowej utrata widzenia może nastąpić w ciągu kilku tygodni.
Kto jest zagrożony AMD?
Zwyrodnienie plamki związane z wiekiem zaburza ostrość widzenia centralnego. AMD częściej rozwija się u kobiet niż u mężczyzn, a także u ludzi rasy białej, zwłaszcza o niebieskich oczach. Rozwojowi choroby sprzyjają: podeszły wiek, uwarunkowania genetyczne, choroby naczyń (miażdżyca i nadciśnienie), palenie tytoniu, promieniowanie UV, nieprawidłowa dieta, zanieczyszczenie środowiska.
Badania genetyczne prowadzone na całym świecie wykazały, że osoby blisko spokrewnione z ludźmi cierpiącymi na wysiękową postać AMD są trzykrotnie bardziej zagrożone chorobą. Częstotliwość występowania AMD jest największa u kobiet rasy białej powyżej 60. roku życia. Na wystąpienie choroby szczególnie narażone są kobiety po menopauzie. AMD jest bardziej rozpowszechnione u ludzi z błękitnymi tęczówkami, co bywa tłumaczone mniejszą ilością barwnika – melaniny także w siatkówce oka. Nadwzroczność również predysponuje do zachorowania, gdyż wada ta jest często związana z dużymi zaburzeniami kształtu gałki ocznej, co może negatywnie wpływać na siatkówkę.
Na niektóre czynniki zwiększające ryzyko zwyrodnienia plamki związanego z wiekiem możemy mieć wpływ, dlatego odpowiedni tryb życia i troska o zdrowie mogą zapobiec lub opóźnić AMD. Badania wykazały, że ryzyko zachorowania na AMD jest trzy razy większe dla osób palących tytoń – im więcej dana osoba pali, tym większe ryzyko wystąpienia i szybkiego rozwoju choroby.
Dieta wysokotłuszczowa oraz bogata w cholesterol może prowadzić do gromadzenia się lipidów w naczyniach plamki, co hamuje przepływ krwi i zwiększa ryzyko wystąpienia AMD. Z kolei dieta o niskiej zawartości tłuszczu przyczynia się do utrzymania dobrego zdrowia oczu. Wiele badań wskazuje również, że niektóre witaminy i substancje odżywcze mogą mieć znaczenie w opóźnieniu pojawienia się choroby. Witaminy C i E oraz luteina, zeaksantyna, beta-karoten, cynk, selen mogą pomóc opóźnić lub nawet powstrzymać rozwój AMD.
U pacjentów z suchą postacią AMD, leczących się z powodu nadciśnienia tętniczego, w połączeniu z wysokim poziomem cholesterolu we krwi i niskim poziomem karotenoidów, występuje znacznie większe prawdopodobieństwo zachorowania na groźniejszą (wysiękową) postać choroby. Zapobieganie nadciśnieniu i jego skuteczne kontrolowanie mogą mieć znaczenie dla rozwoju AMD.
Nadmierna ekspozycja oczu na promieniowanie ultrafioletowe (UV) jest jednym z czynników ryzyka AMD. Jako ochronę należy nosić okulary, koniecznie z odpowiednim filtrem, oraz nakrycia głowy.
Obraz kliniczny
Suche AMD objawia się tworzeniem małych, zaokrąglonych zmian pod siatkówką, czyli tzw. druzów, w obrębie warstwy podsiatkówkowej (błona Brucha). Wczesne stadium AMD u większości osób nie wpływa na jakość widzenia. U co dziesiątej osoby po 50. r. ż. choroba przechodzi w tzw. późniejsze stadium AMD, które charakteryzuje się już znacznym pogorszeniem ostrości widzenia. Zazwyczaj zmiany degeneracyjne najpierw obejmują jedno oko. Początkowe stadium choroby, w którym zmiany zwyrodnieniowe występują tylko w jednym oku, może zostać niezauważone, ponieważ oko zdrowe przejmuje funkcje chorego. Niestety, w wielu przypadkach AMD obejmuje także drugie oko. Pacjenci, u których rozpoznano AMD, powinni być pod stałą opieką okulisty, ponieważ u ok. 40% z nich zmiany zwyrodnieniowe pojawiają się w drugim oku w ciągu pięciu lat od zdiagnozowania choroby. Podstawowy objaw AMD – zaburzenie ostrości widzenia – to efekt uszkodzenia światłoczułych komórek siatkówki, co jest spowodowane nieprawidłowym rozrostem naczyń krwionośnych naczyniówki w obszarze plamki.
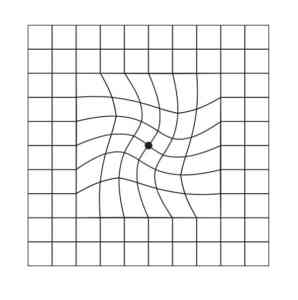
Czas rozwoju wysiękowego (neowaskularnego) zwyrodnienia plamki związanego z wiekiem waha się od kilku tygodni do kilku lat, ale zauważalne pogorszenie jakości widzenia centralnego następuje zwykle już w pierwszym okresie rozwoju schorzenia. Normalne jest jedynie widzenie peryferyjne, tzn. postrzeganie obrzeży obrazu. Zniekształcenie widzenia wiąże się z rozmyciem i pofałdowaniem linii lub krawędzi obserwowanych przedmiotów.
Pierwsze niepokojące objawy to problemy z wykonywaniem szczegółowych prac, np. szyciem czy czytaniem. Ponadto twarze obserwowanych osób wydają się rozmyte i coraz trudniejsze staje się rozróżnianie kolorów. W zaawansowanym AMD zaburzeniom ostrości centralnego widzenia towarzyszą puste miejsca lub czarne plamy pokrywające rejestrowany obraz.
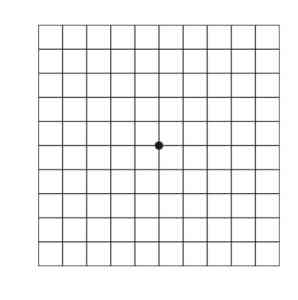
Test Amslera
Osoby, u których jakikolwiek fragment siatki Amslera widoczny jest w zniekształconej lub zamazanej postaci powinny natychmiast zgłosić się do okulisty w celu przeprowadzenia szczegółowych badań diagnostycznych.
Od lewej: Siatka Amslera – obraz widziany przez zdrowe oko; Siatka Amslera widziana przez osobę z neowaskularnym AMD.
Dokładna diagnoza
Wczesne wykrycie zmian degeneracyjnych związanych ze zwyrodnieniem plamki stwarza większe możliwości leczenia i zapobiegania dalszemu rozwojowi choroby, a w konsekwencji ślepocie. Łatwym i skutecznym sposobem diagnozowania zaburzeń widzenia charakterystycznych dla AMD jest test Amslera. Wielu lekarzy zaleca pacjentom stosowanie go w domu, co pozwala regularnie kontrolować wzrok i szybko zgłosić się do okulisty w przypadku zauważenia jakichkolwiek niepokojących zmian.
Najskuteczniejszą metodą przesiewowego wykrywania zwyrodnienia plamki związanego z wiekiem jest perymetria plamkowa siatkówki (PHP). Badanie pozwala nie tylko rozpoznać, ale także ocenić stadium zaawansowania choroby. Perymetr plamkowy siatkówki precyzyjnie sprawdza, czy nie występują zaburzenia w widzeniu centralnym, w wyniku czego pacjent proste linie widzi jako zakrzywione. To elektroniczne urządzenie jest proste w obsłudze, badanie zajmuje po siedem minut na każde oko, wynikiem jest wydruk komputerowy z mapą pola widzenia.
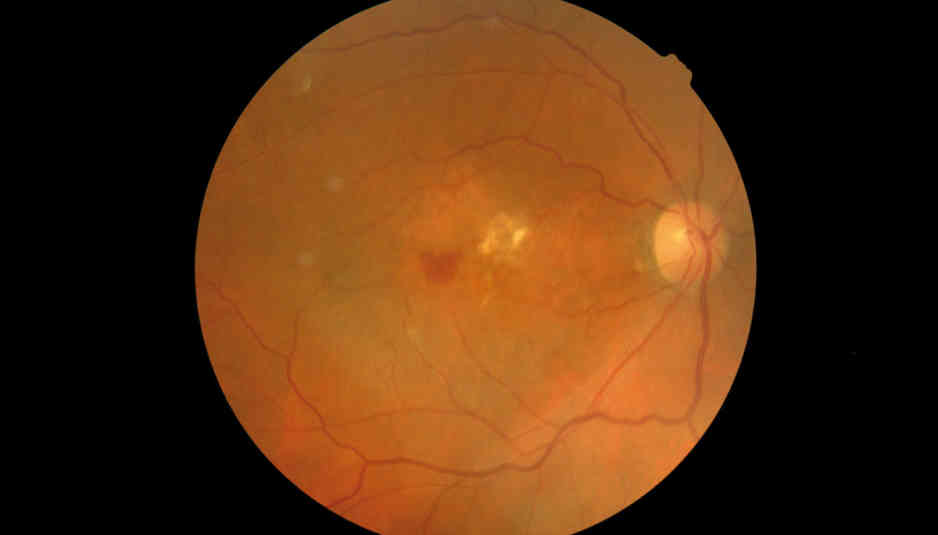
Obecność druzów, rozwijającą się postać suchą i wysiękową AMD można ocenić na podstawie badania dna oka za pomocą np. funduskamery non-mydriatic. Badanie jest nieuciążliwe dla pacjenta, w większości przypadków wykonuje się je bez konieczności rozszerzania źrenicy. Trwa zaledwie kilka minut, a kolorowe zdjęcie dna oka pokazuje stadium zaawansowania choroby.
Jeśli okulista podejrzewa wysiękową postać AMD, należy wykonać dodatkowe badania. Potwierdzeniem wykrycia zmian może być wykonanie badań diagnostycznych z wykorzystaniem koherentnego tomografu optycznego (OCT). Ta nieinwazyjna metoda diagnostyczna daje lekarzowi obraz siatkówki w postaci kolorowych map, w których różne kolory odpowiadają warstwom siatkówki o różnym odbiciu i rozproszeniu światła. Dzięki temu można analizować zmiany, jakie powstają w plamce w wyniku namnożenia się nieprawidłowych naczyń krwionośnych.
Badaniami inwazyjnymi są angiografia fluoresceinowa oraz indocjaninowa, czyli zdjęcia naczyń krwionośnych w oku wykonane po dożylnym podaniu odpowiedniego kontrastu. Pozwalają one okuliście ocenić stan przeciekających naczyń krwionośnych oraz ustalić, czy i jak można je leczyć.
Co lubią oczy?
Luteina i zeaksantyna to barwniki roślinne (karotenoidy), które chronią oczy przed AMD. Luteina przenoszona jest z krwią i odkładana w plamce żółtej, gdzie naturalnie występuje. Wraz z zeaksantyną stanowi filtr ochronny przed promieniowaniem UV. Luteina jest syntetyzowana przez rośliny i występuje w zielonych, żółtych i pomarańczowych warzywach. Najwyższą zawartość luteiny ma jarmuż (39 mg/100 g) i szpinak (11,9 mg/100 g) oraz sałata, brokuły, cukinia, dynia, natka pietruszki, papryka, brukselka, groszek zielony, kukurydza, fasolka szparagowa, marchew. Owoce zawierające najwięcej luteiny to: melon, nektarynki, jeżyny, agrest, awokado, kiwi, maliny, porzeczki czarne. Produktem zwierzęcym z luteiną jest żółtko jaja. Zaleca się spożywanie 6 mg luteiny i 1 mg zeaksantyny każdego dnia.
Cynk jest niezbędny w gałce ocznej ze względu na funkcję katalizatora procesów enzymatycznych. Zapewnia dobry wzrok i zapobiega jego utracie związanej z wiekiem. Najwięcej tego pierwiastka znajduje się w siatkówce oka, a jego niedobór może prowadzić do krótkowzroczności. Minimalne dzienne spożycie wynosi 5 mg. Produkty zawierające cynk: mięso, wątroba, jaja, produkty zbożowe z pełnego przemiału, sery podpuszczkowe, fasola, groch, kasza gryczana, orzechy, przetwory zbożowe.
Kwasy omega-3, czyli wielonienasycone kwasy tłuszczowe, powstają w organizmach roślin oraz zwierząt morskich. Źródłem tych kwasów w pożywieniu są tłoczone na zimno oleje (lniany, rzepakowy, sojowy, kukurydziany), nasiona lnu i rzepaku, siemię lniane, orzechy włoskie, kiełki pszenicy, ziarna słonecznika, nasiona dyni, nasiona sezamu, orzeszki ziemne i laskowe oraz margaryna. Kwasy z grupy omega-3 (kwas DHA i EPA) zawarte są przede wszystkim w żywności pochodzenia morskiego (makrela, łosoś, halibut, dorsz, śledź, sardynka, wodorosty). Kwasy omega-3 odgrywają w siatkówce oka rolę strukturalną, funkcjonalną i ochronną. Są ważnym składnikiem błon komórkowych, zwłaszcza w układzie nerwowym oka. Duże spożycie kwasów tłuszczowych omega-3 zmniejsza aż o 38% ryzyko zaawansowanego AMD. Jedzenie ryb dwa razy w tygodniu obniża ryzyko wystąpienia zarówno wczesnej, jak i zaawansowanej postaci AMD.
Witamina E jest niezbędna do właściwego rozwoju siatkówki oka i chroni naczynia krwionośne oczu przed szkodliwym działaniem wolnych rodników. Drobiny tlenu przedostające się przez rogówkę bezpośrednio do oka zagrażają siatkówce. Witamina E likwiduje to zagrożenie, chroni też znajdującą się w oku witaminę A przed zniszczeniem. Optymalna dzienna dawka spożycia witaminy E przez dorosłych powinna wynosić 8‑10 mg. Duże ilości witaminy E zawierają: ciemnozielone warzywa, jaja, kiełki zbóż, oleje roślinne, owies, olej słonecznikowy, orzeszki ziemne, pomidory.
[avatar user=”Magdalena Ulinska” size=”thumbnail” align=”left”]Dr n. med. Magdalena Ulińska Katedra i Klinika Okulistyki II WL WUM[/avatar]
Leczenie wysiękowej postaci zwyrodnienia plamki związanego z wiekiem
Zwyrodnienie plamki związane z wiekiem jest najczęstszą przyczyną poważnego pogorszenia widzenia wśród osób po 65. roku życia w krajach wysoko rozwiniętych. Schorzenie zwykle rozpoczyna odkładanie się druz, czyli złogów nieprawidłowych substancji, na granicy naczyniówki i siatkówki. W zdecydowanej większości przypadków w tej suchej, łagodnej postaci rozwija się lub nawet pozostaje stabilne przez wiele lat. Niekiedy prowadzi do rozwoju zaawansowanej suchej postaci, kiedy w miejscu wcześniejszych druz dochodzi do zaniku nabłonka barwnikowego siatkówki (ang. retinal pigment epithelium – RPE). Leczenie suchej postaci zarówno wczesnej, jak i późnej polega przede wszystkim na suplementacji witamin, barwników wzrokowych (np. luteiny) i mikroelementów, które opóźniają proces starzenia się tkanek.
Około 10-20% pacjentów rozwija postać wysiękową czyli mokrą schorzenia (ang. wet AMD – wAMD), w której dochodzi do rozwoju w naczyniówce naczyń patologicznych – neowaskularyzacji naczyniówkowej (ang. choroidal neovascularisation – CNV). Rozprzestrzeniają się one pod siatkówką, powodują zaleganie płynu, wylewy i uszkodzenie zewnętrznych warstw siatkówki. W rozwoju CNV, podobnie jak w rozwoju jakichkolwiek naczyń w organizmie, istotną rolę ma podwyższone stężenie czynnika wzrostu śródbłonka naczyń (ang. Vessel Endothelial Growth Factor – VEGF). Obecnie stosowane metody leczenia wAMD opierają się na zastosowaniu leków hamujących VEGF.
Około roku 2000 wprowadzono wybiórcze niszczenie CNV, bez uszkadzania zdrowych tkanek. Metoda ta, zwana terapią fotodynamiczną (ang. Photodynamic Therapy – PDT), polega na podaniu we wlewie kroplowym odpowiedniej dawki syntetycznej porfiryny (werteporfina), a następnie wybiórczym naświetleniu chorej tkanki, z małym marginesem tkanki zdrowej, laserem o długości fali powodującej wzbudzenie werteporfiny skumulowanej w CNV (689 nm). Wywołuje to reakcję fotochemiczną z wyzwoleniem tlenu singletowego i wolnych rodników tlenowych – dochodzi do uszkodzenia i zakrzepów w CNV. Ograniczenie metody wynika głównie z zasięgu lasera, gdyż w przypadku głębiej położonych zmian, tak zwanej ukrytej CNV, oraz grubej warstwy płynu lub wylewów skuteczność zabiegu jest niewielka.
Wprowadzenie leków anty-VEGF otworzyło nową erę leczenia wAMD. W 2006 roku zarejestrowano pierwszy tego typu lek – Macugen®, będący aptamerem VEGF. Prawie równocześnie rozpoczęto leczenie preparatem Lucentis®, który jest fragmentem monoklonalnego przeciwciała skierowanego przeciwko VEGF. Skuteczność Lucentisu okazała się znacznie wyższa, gdyż po raz pierwszy zaobserwowano wysoki odsetek (30-40%) pacjentów, u których w wyniku leczenia nie tylko dochodzi do stabilizacji widzenia, ale także do wyraźnej poprawy. Inny lek – pełne przeciwciało monoklonalne, dostępne pod nazwą Avastin® – jest również, ze względu na znacznie niższe koszty, stosowany w leczeniu wAMD, chociaż z zastrzeżeniem, że jest to leczenie „off label”, gdyż preparat ten został zarejestrowany wyłącznie w onkologii do terapii zaawansowanych guzów złośliwych. Najmłodszy z leków anty-VEGF to Eylea® – rekombinowane białko fuzyjne, które działa jako pułapka dla VEGF, wiążąc jego cząsteczki zanim dotrą do receptorów w naczyniach włosowatych naczyniówki.
Wszystkie wymienione preparaty anty-VEGF stosuje się w postaci miejscowej, jako zastrzyki podawane do ciała szklistego, czyli do wnętrza oka. Skuteczność ich jest zbliżona, różnice polegają na schemacie podawania.
Aplikowanie leków do ciała szklistego wiąże się oczywiście z możliwością poważnych powikłań, których częstość nie przekracza jednak 1%. Należą do nich: zapalenie wnętrza gałki ocznej (statystycznie 1:2000 iniekcji), uszkodzenie soczewki, wylew krwi do ciała szklistego i odwarstwienie siatkówki. W związku z wiekiem pacjentów leczonych z powodu wAMD (często są to osoby po 80. r.ż.), trzeba również brać pod uwagę możliwość negatywnego działania leków anty-VEGF na ukrwienie mięśnia sercowego czy też ośrodkowego układu nerwowego, gdyż badania wykazują obecność niewielkich poziomów leków także w układzie krążenia.
Trwają badania nad nowymi lekami, które wykażą wyższą skuteczność oraz nad nowymi formami aplikacji, na przykład w postaci biodegradowalnych implantów, co mogłoby poprawić bezpieczeństwo terapii.