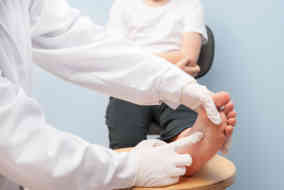
Infekcje grzybicze stóp i dłoni w okresie wakacyjnym stają się szczególnie nieprzyjemne. Co poradzić pacjentowi, gdy w aptece prosi o pomoc?
Zakażenia dermatofitami, choć w większości nie są groźne, potrafią jednak obniżyć komfort letniego wypoczynku, a warunki bytowe często są dodatkowymi sprzymierzeńcami infekcji.
Czym są grzybice?
Zakażenia grzybicze u człowieka mogą wywoływać mikroorganizmy należące do trzech grup:
- grzybów pleśniowych (jedynie w szczególnych warunkach, np. u pacjentów hospitalizowanych);
- drożdżaków (głównie infekujące błony śluzowe bądź skórę szczepy Candida spp. i Malssezia spp.);
- dermatofitów (przede wszystkim z rodzajów Trichophyton, Microsporum i Epidermophyton).
Te ostatnie grzybice określa się często mianem grzybic właściwych (tinea) i to one sprawiają najwięcej problemów w czasie wakacyjnego odpoczynku. Wywołujące je dermatofity to mikroorganizmy występujące powszechnie w środowisku, a ich rezerwuarem są ludzie (grzyby antropofilne), zwierzęta (grzyby zoofilne) i gleba (grzyby geofilne). W Polsce najczęstsze są infekcje organizmami antropofilnymi (64 proc.) i zoofilnymi (35 proc.), przy czym prym wiedzie przede wszystkim gatunek Trichophyton rubrum (50 proc. przypadków), a na drugim miejscu – Trichophyton mentagrophytes (35 proc. przypadków). Wywołujące je drobnoustroje atakują w zasadzie jedynie martwe, skeratynizowane części naskórka na stopach i dłoniach oraz paznokcie.
Jak rozpoznać grzybicę właściwą?
Postawienie prawidłowej diagnozy z reguły nie nastręcza problemów, chociaż w zależności od umiejscowienia zmiany mogą mieć różną postać kliniczną. W przypadku stóp, dermatofity atakują najczęściej przestrzenie między palcami, ze szczególną inklinacją do przestrzeni IV (obok małego palca). W zajętym miejscu skóra przybiera białawy wygląd, staje się rozmiękła, swędząca i wydziela nieprzyjemny zapach. Istnieje również odmiana potnicowa grzybicy stóp (przeważają wykwity pod postacią pękających i zasychających w strupy pęcherzyków z treścią surowiczą) oraz odmiana złuszczająca (ogniska rumieniowe z nadmiernym rogowaceniem). Niekiedy może dojść do rozprzestrzenienia się zmian na śródstopie i podeszwę oraz do zajęcia paznokci. Zainfekowane paznokcie stają się żółte, matowe, zgrubiałe i łamliwe. Grzybica stóp niejednokrotnie staje się punktem wyjścia do grzybicy dłoni – do przeniesienia dermatofitów dochodzi najczęściej podczas drapania swędzących zmian na stopach. Infekcja rąk rozpoczyna się zatem od pojawienia się rogowaciejących ognisk rumieniowych na częściach dłoniowych, zazwyczaj tylko jednej ręki – prawej u praworęcznych i lewej u leworęcznych osób. Dopiero w dalszej kolejności zajmowane są części grzbietowe dłoni.
Przyczyny rozwoju infekcji
Do zakażenia dochodzi albo w wyniku bezpośredniego kontaktu z zakażoną skórą człowieka lub zwierzęcia, bądź też pośrednio, poprzez kontakt ze złuszczonym naskórkiem lub włosami, zwierającymi fragmenty dermatofitów, np. w miejscach takich jak baseny, sauny, siłownie czy gabinety kosmetyczne. Sam kontakt z grzybami u zdrowego człowieka nie jest jednak wystarczający do rozwoju infekcji. Dochodzi do niej dopiero w przypadku jednoczesnego przerwania ciągłości skóry (otarcia, pęknięcia lub zadrapania, związane z urazami, łuszczycą, atopią, egzemami, stopą cukrzycową i in.) czy też złych nawyków higienicznych (przegrzewanie stóp w nieodpowiednim obuwiu, noszenie mało przewiewnych skarpet i obuwia z materiałów syntetycznych, nieużywanie obuwia w trakcie korzystania z publicznych basenów, siłowni itp.). Na infekcję dermatofitami są również szczególnie podatne osoby chorujące na cukrzycę, z obniżoną odpornością, oraz przyjmujące leki immunosupresyjne, kortykosteroidy, antybiotyki czy też nosiciele wirusa HIV.
Mechanizm rozwoju zakażenia
Dermatofity zasiedlają martwe, zrogowaciałe warstwy skóry i nie przedostają się poza granicę naskórka. Główną rolę w ograniczaniu ekspansji grzybów odgrywa odpowiedź immunologiczna typu komórkowego, ale oprócz niej organizm człowieka broni się również poprzez niespecyficzne mechanizmy, takie jak aktywacja układu dopełniacza i działanie leukocytów wielojądrzastych. Zasiedlenie naskórka umożliwiają grzybom specyficzne enzymy proteolityczne – keratynazy. Hydrolizują one białko keratynę, będącą głównym składnikiem włosów, paznokci i skóry. Grzyby, trawiąc keratynę wykorzystują ją jako źródło węgla i energii. W organizmie człowieka tworzą dzięki temu strzępki lub fragmenty grzybni na skórze i jej utworach oraz strzępki i artrospory na zewnątrz lub wewnątrz włosów. Formą zakaźną grzyba są zarodniki – artrospory i strzępki. Artrospory są niezwykle odporne na niekorzystne warunki środowiskowe i mogą przetrwać nawet dwa lata w środowisku.
Leczenie bez recepty
Z niepowikłanymi przypadkami grzybic stóp, dłoni i paznokci można z powodzeniem walczyć za pomocą dostępnych w aptece bez recepty maści, kremów, aerozoli, pudrów, płynów na skórę i lakierów do paznokci. W skład tego typu preparatów wchodzą przede wszystkim syntetyczne pochodne imidazolu (klotrimazol, biofonazol, ketokonazol i mikonazol) i alliloaminy (terbinafina, naftifina), rzadziej pochodne pirydynonu (cyklopiroks) bądź różnego rodzaju kwasy i ich sole (np. undecylenowy, salicylowy, borowy, octowy). Punktem uchwytu większości leków przeciwgrzybiczych jest błona komórkowa grzybów. Do jej uszkodzenia może dojść poprzez:
- zahamowanie aktywności 14-α-demetylazy sterolowej i zablokowanie syntezy ergosterolu (pochodne imidazolu);
- zahamowanie aktywności epoksydazy skwalenowej, prowadzące do niedoboru ergosterolu (alliloaminy);
- zablokowanie transportu leucyny do komórek grzyba, wyciek potasu przez błonę komórkową (pochodne pirydononu).
Zasady leczenia
Leczenie infekcji grzybicznych jest długotrwałe (trwa średnio kilka tygodni) i w większości przypadków wymaga znacznego zdyscyplinowania pacjenta. Podstawą osiągnięcia pełnego sukcesu jest przeprowadzanie terapii do końca, nawet jeśli ustąpienie objawów nastąpiło zaledwie po kilku dniach. Farmaceutyki (razem z układem odpornościowym chorego) niszczą formę wegetatywną (aktywną) grzyba i powodują ustąpienie objawów klinicznych schorzenia, ale zarodniki gromadzące się w naskórku, paznokciach czy otoczeniu pacjenta stają się źródłem ponownego zakażenia, gdy tylko leki przestaną działać.
Dostępne bez recepty leki wymagają zazwyczaj aplikacji na umytą i osuszoną skórę raz lub dwa razy na dobę, przez okres od tygodnia (preparaty z terbinafiną) do 4-6 tygodni (pozostałe pochodne imidazolu, cyklopiroks oraz preparaty z kwasem undecylenowym). Kurację prowadzoną z użyciem klotrimazolu zaleca się nawet kontynuować przez miesiąc od ustąpienia objawów. Najmniej obciążające pacjenta są nowoczesne postacie płynów z terbinafiną, przeznaczone do jednorazowej aplikacji na obie stopy (nawet jeśli objawy infekcji są widoczne tylko na jednej z nich). Ich mechanizm działania polega na tworzeniu filmu, z którego powoli uwalniana jest substancja czynna. Stosując tego typu preparat należy rozprowadzić go dokładnie po całej powierzchni stóp i powstrzymać się od ich mycia przez kolejne 24 godziny (najlepiej nałożyć lek po wieczornej kąpieli). Stan skóry powinien poprawić się po kilku dniach, choć pełne wyleczenie może nastąpić dopiero po miesiącu. W przypadku podjęcia leczenia za pomocą tradycyjnych płynów przeciwgrzybiczych z kwasami, należy pamiętać o konieczności osłonięcia skóry otaczającej miejsce aplikacji, np. pastą cynkową. Niezależnie od zastosowanego leku, brak widocznej poprawy po tygodniu kuracji powinien być sygnałem do wizyty u lekarza.
Istotnym elementem powodzenia kuracji jest naturalny proces odnowy struktur skeratynizowanych, eliminujący zarodniki grzybów. Niestety, im dłuższy czas kuracji, tym mniejszy odsetek pacjentów sumiennie stosujących się do wskazań przez cały zalecany czas. Na rynku są dostępne preparaty, które działają poprzez ograniczenie dostępności do keratyny (pożywienia) – niezbędnej do przetrwania i rozwoju grzybów. Jednocześnie tworzą warstwę ochronną na powierzchni paznokcia uniemożliwiając dalsze rozpowszechniania i rozwój dermatofitów. Istotne, aby preparat zapobiegał reinfekcji dzięki odbudowie ubytków w strukturze zniszczonej grzybicą paznokci.
Higiena w trakcie terapii
Zachowanie właściwej higieny leczonej skóry jest niezwykle istotnym elementem leczenia. Przede wszystkim należy unikać jej przepacania i przegrzewania, bo ciepłe i wilgotne środowisko szczególnie sprzyja rozwojowi dermatofitów. Pomocne może być np. zastosowanie dezodorantów lub pudrów do obuwia i skarpet, o działaniu dezynfekującym i adsorbującym wilgoć. W przypadku znacznie nasilonych problemów z potliwością stóp warto ponadto rozważyć zakup specjalistycznych, bezuciskowych skarpet z nanocząsteczkami srebra, o działaniu antyseptycznym. Do codziennego mycia zainfekowanej skóry można również stosować mydła z nanocząsteczkami srebra. W przypadku stóp korzystne może być także ich moczenie w roztworach odpowiedniej soli. Ponadto należy pamiętać, że miejsc zmienionych chorobowo nie wolno pocierać ani drapać, należy je jedynie delikatnie osuszać osobnym ręcznikiem, zawsze na samym końcu kąpieli, by nie przenieść grzybów na inne miejsca na skórze. Dużą uwagę należy także zwrócić na pranie odzieży i ręczników (temperatura 60°C) i nieużywanie wspólnych ręczników z innymi domownikami.
Profilaktyka
Profilaktyka infekcji grzybiczych stóp i dłoni opiera się na dwóch filarach: ograniczaniu ekspozycji na dermatofity i właściwej, codziennej higienie. Aby ograniczyć ekspozycję na dermatofity należy m.in. zachowywać szczególną ostrożność w trakcie przebywania w miejscach publicznych takich jak baseny, sauny, siłownie czy sale treningowe, gdzie ciepłe i wilgotne środowisko sprawia, że szansa na kontakt z patogenami jest bardzo duża. Pomocne jest prewencyjne stosowanie wodoodpornych aerozoli o działaniu przeciwgrzybiczym. Skutecznie zmniejszają one ryzyko zakażenia dzięki wytworzeniu bariery ochronnej przed dermatofitami. Istotne jest również używanie klapek kąpielowych. Aby nie stwarzać warunków sprzyjających rozwojowi grzybów na skórze należy przede wszystkim unikać jej przegrzewania i przepacania (szczególnie w przypadku obecności drobnych otarć bądź urazów). Istotne jest tutaj noszenie wygodnego obuwia i skarpetek, najlepiej z naturalnych materiałów, zapewniających odpowiednią wentylację.
W przypadku nadmiernej potliwości pomocne może być profilaktyczne stosowanie zasypek, aerozoli lub dezodorantów do stóp i obuwia, codzienna higiena za pomocą antybakteryjnych mydeł i/lub soli do moczenia stóp oraz stałe używanie kremów pielęgnacyjnych dedykowanych skórze z tendencją do grzybicy.